Il piede diabetico: una storia che si può cambiare
Il piede diabetico non è solo una complicanza medica: è un racconto che inizia lentamente, spesso in silenzio, e che può prendere direzioni molto diverse a seconda di quanto presto lo si riconosce e di come lo si accompagna.
Per molte persone, il piede è un territorio che smette di “parlare”: la sensibilità diminuisce, il dolore non avvisa più, piccoli segnali passano inosservati. È qui che il diabete diventa subdolo, perché toglie proprio quell’allarme naturale che ci fa accorgerci di un problema.
Nelle storie raccolte da centri e iniziative in tutta Italia, come quelle riportate nella pagina che hai aperto, che raccontano ambulatori dedicati, progetti di prevenzione e nuove tecnologie diagnostiche, emerge un messaggio chiaro: il piede diabetico non è un destino inevitabile. È una complicanza che si può prevenire, riconoscere e curare, soprattutto se si gioca d’anticipo.
Quando tutto inizia senza farsi notare
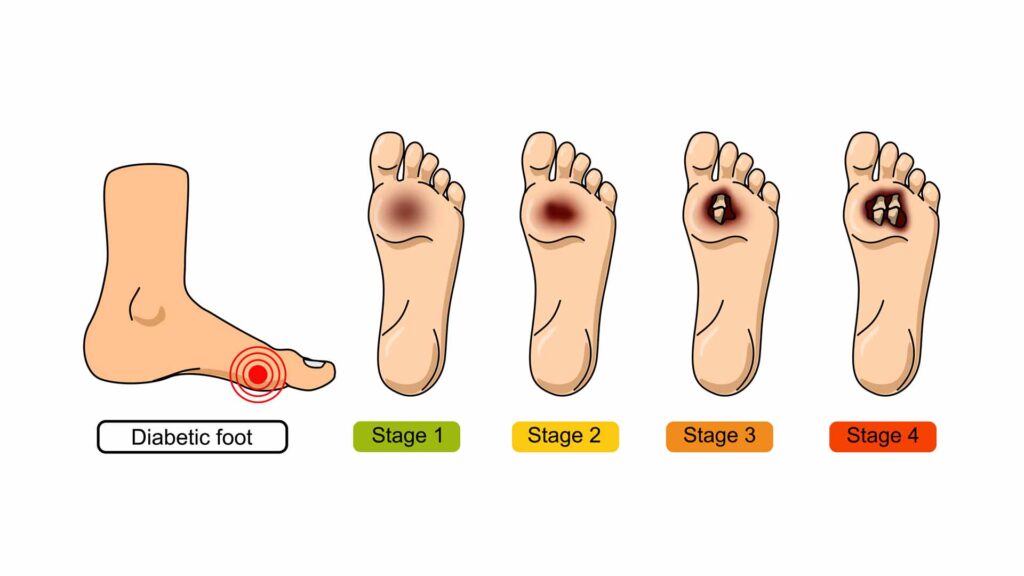
Il piede diabetico nasce da due grandi cambiamenti: la neuropatia, che riduce la sensibilità, e l’arteriopatia, che rallenta la circolazione. Insieme creano una combinazione pericolosa: il piede non sente più bene e, quando si ferisce, guarisce lentamente.
Una scarpa troppo stretta, una piccola vescica, un callo duro: dettagli che per molti sono fastidi passeggeri, ma che per chi ha il diabete possono diventare l’inizio di un’ulcera.
Le linee guida internazionali (IWGDF, 2023) confermano che il 19–34% delle persone con diabete svilupperà un’ulcera nel corso della vita, ma mostrano anche che la prevenzione può ridurre drasticamente questo rischio.
Quando una ferita diventa una storia più grande
Una ferita che non guarisce, un arrossamento che si allarga, un cattivo odore, un gonfiore improvviso: sono segnali che non vanno ignorati.
La pagina che hai aperto racconta casi reali, centri specializzati, tecniche innovative come laser CO₂, terapia fotodinamica, cellule staminali e nuovi dispositivi per la diagnosi precoce . Tutto questo esiste perché un’ulcera non è mai “solo” una ferita: è un campanello d’allarme che richiede un team esperto.
Gli studi scientifici confermano che l’infezione è la causa immediata del 25–50% delle amputazioni (Lipsky et al., Clinical Infectious Diseases, 2012). Ma confermano anche che, con un trattamento tempestivo, la maggior parte delle ulcere può guarire senza arrivare a esiti gravi.
La parte più bella della storia: quando si previene
La prevenzione è la vera protagonista positiva del piede diabetico. È fatta di gesti semplici, quotidiani, che però cambiano tutto: guardare i piedi ogni giorno, idratarli, scegliere scarpe adatte, controllare la glicemia, fare visite regolari.
La pagina che hai aperto dedica ampio spazio a iniziative di prevenzione, screening gratuiti, ambulatori dedicati e percorsi certificati di cura . Sono esempi concreti di come il sistema sanitario stia investendo per intercettare i problemi prima che diventino gravi.
Le linee guida IWGDF e SID ribadiscono che la prevenzione riduce fino al 50% il rischio di ulcerazioni.
Il ruolo dei centri specializzati: quando serve una squadra
Il piede diabetico non si cura da soli. Serve un team: diabetologo, podologo, chirurgo vascolare, infermiere esperto in wound care, ortopedico, infettivologo.
Numerosi centri italiani hanno adottato questo modello multidisciplinare, con risultati eccellenti nella riduzione delle amputazioni .

Una storia che può cambiare ogni giorno
Le linee guida internazionali confermano che un approccio multidisciplinare riduce amputazioni e recidive (Armstrong et al., NEJM, 2017).
Il piede diabetico non è una condanna: è una sfida che si può vincere.
Ogni controllo, ogni scelta di cura, ogni gesto quotidiano è un modo per proteggere la propria autonomia, la propria mobilità, la propria qualità di vita. E ogni persona con diabete merita di sapere che non è sola: esistono percorsi, professionisti, tecnologie e conoscenze che possono fare la differenza.
Scheda pratica per pazienti
(Da stampare o tenere sul telefono)
Controllo quotidiano
- Guarda i piedi ogni giorno: pianta, tallone, dita, spazi tra le dita.
- Cerca arrossamenti, tagli, vesciche, calli, screpolature, gonfiori.
- Usa uno specchio o chiedi aiuto se fai fatica a vederli.
Cura della pelle
- Lava i piedi ogni giorno con acqua tiepida.
- Asciuga bene, soprattutto tra le dita.
- Applica una crema idratante (non tra le dita).
- Non rimuovere calli o duroni da solo.
Unghie
- Tagliale dritte, non troppo corte.
- Se hai difficoltà, rivolgiti a un podologo.
Scarpe
- Scegli scarpe morbide, senza cuciture interne.
- Controlla l’interno prima di indossarle.
- Usa calze in cotone o fibra naturale, senza cuciture spesse.
Segnali d’allarme
- Ferite che non guariscono in 48 ore
- Arrossamenti persistenti
- Gonfiore improvviso
- Cattivo odore
- Dolore nuovo o insolito
- Piede caldo o deformato
- Unghie molto ispessite o incarnite
In presenza di uno di questi segnali, contatta subito il medico o un centro specializzato.
Prevenzione a lungo termine
- Mantieni la glicemia il più possibile stabile.
- Fai controllare i piedi almeno una volta all’anno (più spesso se hai già avuto problemi).
- Usa plantari o calzature su misura se consigliati.
- Evita il fumo: peggiora la circolazione.
Se questo articolo ti è stato utile,potrebbe interessarti anche guarda anche questo post

