Assistere una persona operata di cataratta diabetica: guida completa basata su evidenze scientifiche
Quando una persona con diabete affronta un intervento di cataratta diabetica, il periodo successivo all’operazione può sembrare un piccolo viaggio da affrontare insieme.
Non è un percorso difficile, ma richiede attenzione, pazienza e qualche accortezza in più.
Il diabete, infatti, può rendere la guarigione un po’ più delicata, e chi assiste diventa una presenza preziosa, capace di trasformare ogni giorno in un passo avanti verso il recupero.
Nelle prime ore dopo l’intervento, la persona può sentirsi stanca, un po’ frastornata o semplicemente desiderosa di tranquillità. È normale: l’occhio ha appena affrontato una procedura importante e il corpo sta ancora smaltendo l’effetto dell’anestesia.
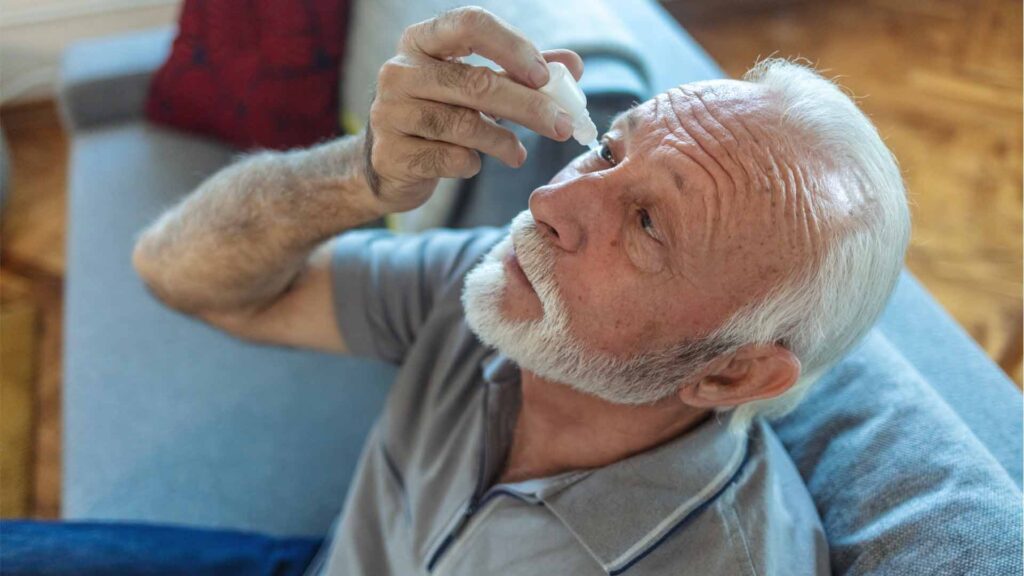
In questa fase, ciò che conta di più è accompagnarla a casa con calma, aiutarla a sistemarsi in un ambiente sereno e assicurarsi che abbia tutto ciò che serve, soprattutto i colliri prescritti. Antibiotici e antinfiammatori sono fondamentali per proteggere l’occhio e prevenire infezioni o infiammazioni, che nelle persone con diabete possono comparire con maggiore facilità.
La prima settimana è quella in cui l’occhio chiede più protezione.
La persona può leggere, guardare la TV, usare il computer, ma deve evitare sforzi, movimenti bruschi e tutto ciò che potrebbe aumentare la pressione oculare.
Anche l’acqua va trattata con cautela: una doccia è possibile, ma con gli occhi ben chiusi, e il trucco va rimandato.
È un periodo in cui la tentazione di strofinarsi l’occhio può essere forte, soprattutto se c’è un po’ di fastidio o prurito, ma è importante resistere: un gesto impulsivo può compromettere la guarigione.
Chi ha il diabete deve prestare un’attenzione particolare alla vista in questi giorni.
L’occhio può essere più sensibile e il rischio di sviluppare un edema maculare un gonfiore della retina che rende la visione offuscata è leggermente più alto.
Per questo è utile osservare con delicatezza eventuali cambiamenti: se la vista peggiora improvvisamente, se compare un dolore forte, se l’occhio diventa molto rosso o se si notano lampi di luce o ombre nuove, è importante contattare subito l’oculista. Non sono sintomi comuni, ma riconoscerli in tempo può fare una grande differenza.
Con il passare delle settimane, la situazione tende a stabilizzarsi.
La persona inizia a vedere meglio, a sentirsi più sicura e a riprendere le sue abitudini.
In questa fase, il tuo ruolo diventa quello di un accompagnatore attento: ricordare i colliri, aiutare a mantenere un ritmo regolare, accompagnare alle visite di controllo. Anche la gestione della glicemia è un tassello importante: una glicemia stabile favorisce una guarigione più armoniosa e riduce il rischio di complicanze.
Prendersi cura di qualcuno dopo un intervento di cataratta diabetica significa soprattutto creare un clima di calma e fiducia.
Significa osservare senza allarmarsi, sostenere senza invadere, essere presenti senza far pesare la propria presenza.
È un equilibrio sottile, ma quando si trova, rende il recupero più sereno per entrambi.